Симптомы и признаки сыпного тифа
Сегодня речь пойдет: Симптомы и признаки сыпного тифа
Сыпной тиф – это инфекционная патология антропонозного характера, проявляющаяся выраженным интоксикационным симптомокомплексом, а также системным поражением всего человеческого организма, патоморфологической основой которого является генерализованный пантромбоваскулит. Крайне негативное влияние оказывает болезнь «сыпной тиф» на деятельность сердечно-сосудистой системы и структур центральной нервной системы, что является жизненно-опасным состоянием, нуждающимся в незамедлительной лечебной коррекции.
Первоисточником, в котором впервые упоминалась «болезнь сыпной тиф», являются научные труды Джироламо Фракасторо, датируемые 1546 годом, когда данная инфекционная патология вызвала крупномасштабную эпидемию в Европе. Как отдельная нозологическая единица болезнь «сыпной тиф» была выделена лишь спустя двести лет после первых упоминаний о клинике этого эпидемически опасного инфекционного заболевания.
Эпидемии сыпного тифа во все времена становились причиной массовой летальности населения, особенно в военные периоды. Большой вклад в исследование этиологической природы развития сыпного тифа внес О.О. Мочутковский, который в 1876 г. осуществил самозаражение кровью больного, тем самым, доказав инфекционный генез сыпного тифа.
Переносчики сыпного тифа в виде вшей были идентифицированы в 1913 году и в честь известного ученого возбудитель сыпного тифа был назван Rickettsia prowazekii.
Инфекционистами принято разделять эпидемический и эндемический сыпной тиф, и в основу данной классификации положены этиопатогенетические особенности развития данной патологии. Эпидемический сыпной тиф часто называют крысиным и блошиным тифом, и главным его возбудителем являются риккетсии R.mooseri. Максимальный уровень ежегодной заболеваемости эпидемическим сыпным тифом отмечается в Америке.
Эндемический сыпной тиф чаще регистрируется в регионах с теплым климатом и развивается у человека при укусе инфицированных крысиных блох. Клиника сыпного тифа характеризуется цикличностью.
Сыпной тиф вызывают специфические возбудители в виде мелких грамотрицательных бактерий Rickettsia prowazeki, которые не отличается подвижностью и неспособны образовывать споры и капсулы. Особенностью риккетсий является полимофризм их морфологии. Так, сыпной тиф вызывают риккетсии в виде кокков или палочек, однако, независимо от формы и размеров, все возбудители сыпного тифа являются патогенными в отношении человека.
Для идентификации возбудителя сыпного тифа в лабораторных условиях применяется окрашивание по Романовскому-Гимзы или серебрение по Морозову. Для культивации возбудителя сыпного тифа следует применять сложные питательные среды, куриные эмбрионы, лёгкие белых мышей. Размножение риккетсий осуществляется только в толще цитоплазмы инфицированных клеток.
Сыпной тиф передается риккетсиями, которые в своем антигенном составе содержат соматический термостабильный и типоспецифический термолабильный антигены, а также гемолизин и эндотоксин. Переносчики сыпного тифа в виде инфицированных вшей, длительное время содержат и выделяют с испражнениями риккетсии, жизнедеятельность и патогенность которых может сохраняться более трех месяцев. Губительными для риккетсий состояниями является воздействие повышенных температур более 56°С, обработка зараженных поверхностей хлорамином, формалином, лизолом, кислотами, щелочами в обычных концентрациях. Источник сыпного тифа относится ко второй группе патогенности.
Источник сыпного тифа и резервуар возбудителей представлен пациентами, страдающими данной инфекционной патологией в активном периоде, продолжительность которого сохраняется до 21 суток. Сыпной тиф передается от источника к здоровому человеку в последние дни инкубационного периода, весь период клинической картины, а также семь суток после нормализации температуры тела.
Эпидемический сыпной тиф отличается трансмиссивным механизмом передачи возбудителя, в роли переносчика которого выступают инфицированные платяные и головные вши. Заражение переносчика сыпного тифа происходит при кровососании пациента, страдающего сыпном тифом, причем заразность такой вши сохраняется не менее пяти суток. В этот период в слизистой оболочке кишечника вши происходит активное размножении риккетсий и их накопление. Инфицирование здорового человека осуществляется при втирании фекалий инфицированной вши в кожу в месте укуса, а также при вдыхании фекалий, содержащих риккетсии в дыхательный тракт.
Среди людей наблюдается высокая восприимчивость к развитию данной патологии, поэтому эпидемии сыпного тифа, как правило, носят крупномасштабный характер. При наблюдении за пациентами, перенесшими в анамнезе сыпной тиф, следует учитывать, что, несмотря на напряженный постинфекционный иммунитет, у этой категории лиц возможно развитие рецидива в виде болезни Брилла-Цинссера.
Эндемический сыпной тиф, в отличие от других риккетсиозов, не сопровождается развитием истинных эндемических очагов. Благоприятными условиями для быстрого распространения сыпного тифа являются неудовлетворительные санитарно-гигиенические условия проживания людей. Если рассматривать категорию повышенного риска по развитию сыпного тифа, то в нее следует отнести лиц без определённого места жительства, работников сервисных служб, контактирующих с большим количеством людей. Инфекционисты отмечают некоторую склонность к сезонному течению сыпного тифа, так как максимальный уровень заболеваемости приходится на раннюю весну. Для сыпного тифа также характерно внутрибольничное распространение, при условии несоблюдения профилактических противопедикуллезных мероприятий в лечебных учреждениях.
Средняя продолжительность периода инкубации при сыпном тифе составляет две недели, однако, в некоторых ситуациях может наблюдаться более короткий инкубационный период. Клиника сыпного тифа развивается стадийно, и в каждом клиническом периоде отмечается превалирование тех или иных симптомов.
Начальный клинический период сыпного тифа длится около пяти суток и заканчивается появлением экзантемы. Установить достоверный диагноз на этом этапе клинической картины сыпного тифа крайне сложно, однако, ранняя диагностика значительно улучшает прогнозы на выздоровление.
При сыпном тифе отмечается молниеносное острое начало клинических проявлений, хотя у части пациентов может наблюдаться короткий продромальный период, проявляющийся чувством разбитости, ухудшением ночного сна, психоэмоциональной нестабильностью, тяжестью в голове. В первые сутки заболевания у человека отмечается резкий подъем температуры, показатели которой превышают 40ᵒС. Лихорадка у пациента сопровождается появлением диффузной головной боли, миалгией. Продолжительность фебрильной лихорадки при сыпном тифе составляет в среднем пять суток, после чего отмечается кратковременное снижение показателей, при котором у больного отсутствуют признаки улучшения самочувствия. Лихорадка при сыпном тифе практически всегда носит волнообразный характер и никогда не сопровождается развитием озноба, что принципиально отличает ее от лихорадочных состояний при других инфекционных патологиях.
Негативное влияние сыпнотифозной интоксикации на структуры центральной нервной системы пациента заключается в появлении эйфории, чрезмерной возбудимости, различной степени нарушения сознания. При осмотре пациента, страдающего сыпным тифом в начальном периоде клинической картины, отмечается гиперемия верхней половины туловища и особенно лица, отечность мягких тканей на лице, амимичность, выраженная инъецированность склер, гиперемия конъюнктивы симметричного характера. Кожные покровы отличаются чрезмерной сухостью.
Патогномоничным клиническим признаком в начальном периоде клинической картины сыпного тифа является обнаружение точечных кровоизлияний на мягком нёбе и слизистых оболочках задней стенки глотки. В отношении влияния сыпного тифа на деятельность сердечно-сосудистой системы следует отметить, отмечается четкая тенденция к артериальной гипотензии.
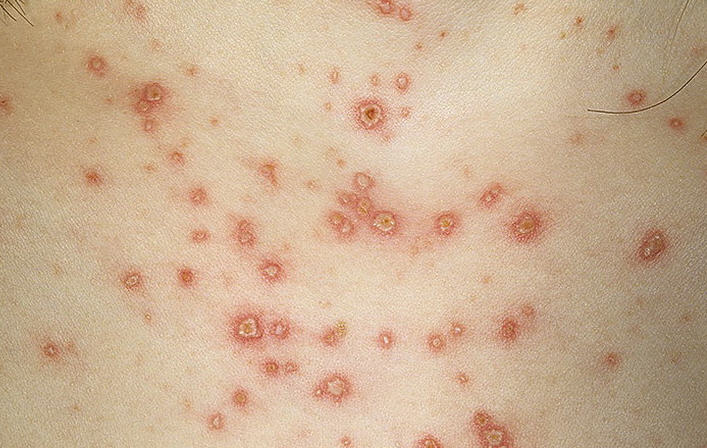
Периодом разгара при сыпном тифе именуется появление специфической экзантемы, которая чаще всего развивается на пятые сутки заболевания. В период разгара у пациента может длительное время сохраняться лихорадочная реакция, а также нарастают проявления интоксикационного симптомокомплекса. Сыпь при сыпном тифе носит обильный розеолёзно-петехиальный характер, и развитие ее происходит одномоментно. Преимущественной локализацией экзантемы при сыпном тифе является боковые поверхности туловища и внутренние поверхности конечностей. Лицо, ладони и подошвы стоп при сыпном тифе не поражаются.
Патогномоничным объективным признаком сыпного тифа является обнаружение чрезмерной сухости языка и наличия тёмно-коричневого налёта на его поверхности, формирование которого обусловлено геморрагическим диапедезом. В 80% случаев сыпной тиф сопровождается развитием гепатолиенального синдрома. Постепенно у пациента появляются признаки нарастающей олигурии с развитием парадоксального мочеизнурения.
В структуре клинических симптомов, имеющих место в периоде разгара сыпного тифа, на первом месте находится, так называемая бульбарная симптоматика, отличающаяся тяжелым течением. Первичными бульбарными неврологическими нарушениями является появление тремора и девиации языка, дизартрии, амимии, сглаженность носогубных складок. Кроме того, постепенно прогрессирует нарушение глотания, нистагм, анизокория и ослабление зрачковых реакций.
Тяжёлое течение сыпного тифа проявляется развитием, так называемого, тифозного статуса и наблюдается в 10% случаев. Характерными клиническими маркерами тифозного статуса является развитие психических нарушений в виде психомоторного возбуждения, говорливости, прогрессирующей бессонницы, дезориентации больных, появлении галлюцинаций.
Началом реконвалесцентного периода считается нормализация температуры тела, исчезновения интоксикационных симптомов, купирование экзантемы, нормализация размеров печение и селезёнки. В периоде реконвалесценции после перенесенного сыпного тифа у пациента может длительное время наблюдаться астенический синдром в виде слабости и апатии, бледности кожи, функциональной лабильности сердечно-сосудистой системы, снижения памяти.
Среди неспецифических общеклинических методов лабораторного исследования пациентов при сыпном тифе следует использовать развернутый анализ крови и мочи, анализ ликвора, биохимические исследования крови. Так, появление изменений в показателях общего анализа крови свидетельствуют о тяжелом течении сыпного тифа и проявляются в виде лейкопении с лимфоцитозом, появления гигантских гранулоцитов, клеток Тюрка, снижения абсолютного числа тромбоцитов, умеренного повышения СОЭ. Изменения эритроцитов в виде анемии с пойкилоцитозом чаще всего наблюдаются по окончанию лихорадочного периода.
Среди изменения общего анализа мочи при сыпном тифе чаще всего наблюдается повышение ее плотности, появление белка и цилиндров в большом количестве, а при высокой температуре тела – микрогематурии. В общем анализе ликвора у больного, страдающего сыпным тифом, обнаруживается лимфоцитоз.
Появление изменений в биохимическом анализе крови свидетельствует о нарастании интенсивности интоксикационного синдрома по типу метаболического ацидоза, нарастания остаточного азота и креатинина, снижения общего процентного состава белка с преимущественным увеличением глобулиновой фракции.
Специфическими лабораторными методами диагностики при сыпном тифе являются серологические тесты. С помощью реакции Вейля-Феликса можно определить наличие антител к риккетсиям Провачека в крови обследуемого человека, однако, данная методика не относится к экспресс-диагностике и не обладает высокой специфичностью в отношении других типов риккетсий, которые не имеют отношения к развитию сыпного тифа.
Уже на первой неделе заболевания можно достоверно установить диагноз «сыпной тиф» на основании результатов реакции связывания комплемента. Максимальная достоверность метода наблюдается к концу второй недели заболевания. При проведении реакции непрямой геммаглютинации возможно не только определение количества антител, но и качественная оценка наличия специфических антигенов. С помощью иммуноферментного анализа при сыпном тифе удается определить наличие специфических антител, как класса G, так и М. Повышенное количество IgM свидетельствует об остром инфекционном процессе, в то время как увеличение концентрации IgG является лабораторным маркером болезни Брилла.
Ввиду того, что риккетсии сложно культивируются на питательных средах, бактериологические методы лабораторной диагностики при сыпном тифе практически не применяются.
Помимо применения лабораторных методов верификации возбудителя сыпного тифа, лечащий врач может достоверно установить диагноз, опираясь только на анализ имеющихся у пациента клинических проявлений, проводя дифференциацию с другими заболеваниями. Так, в начальном периоде клиника сыпного тифа сходна с таковой при гриппе, болезни Эбола, пневмонии и других патологий инфекционного и неинфекционного профиля, сопровождающихся развитием лихорадки. Отличительным признаком лихорадочной реакции при сыпном тифе является склонность к развитию «розенберговских врезов» на пятые сутки заболевания.
В период появления экзантемы у пациента, сыпной тиф необходимо дифференцировать с такими патологическими состояниями как брюшной тиф, корь, сепсис, сифилис.
Все случаи сыпного тифа или даже подозрение на развитие данной патологии у пациента является основанием для госпитализации больного в учреждение инфекционного профиля. Весь период фебрильной лихорадки, а также на протяжении пяти суток после нормализации температуры тела пациент должен постоянно лежать. Пищевой режим при сыпном тифе не ограничивается.
В качестве препаратов этиотропного значения необходимо использовать антибактериальные препараты тетрациклиновой категории (Тетрациклин перорально в суточной дозе 1,2 г, Доксициклин в суточной дозе 400мг), а также Левомицетин в суточной дозе 2,5 г. Фармакологическая эффективность антибактериальной медикаментозной терапии оценивается в течение первых 48 часов заболевания. Продолжительность антибактериальной терапии напрямую зависит от длительности лихорадочного периода и должна продолжаться до полного купирования интоксикационных проявлений.
Обязательным компонентом медикаментозной терапии при сыпном тифе является активная дезинтоксикационная терапия, подразумевающая внутривенное введение кристаллоидных растворов и усиление диуреза. При присоединении признаков сердечно-сосудистой недостаточности, а также в профилактических целях целесообразно использовать внутримышечное введение Сульфокамфокаина.
В связи с высоким риском развития тромбообразования при сыпном тифе в профилактических целях больному следует применять антикоагулянты в виде Гепарина. Тяжелое течение сыпного тифа, сопровождающееся массивным интоксикационным синдромом, является основанием для назначения препаратов глюкокортикостероидного ряда с целью предотвращения развития острой надпочечниковой недостаточности.
Прежде всего, избежать развития сыпного тифа можно соблюдением элементарных санитарно-гигиенических норм, а также выполнением противопедикуллезных мероприятий. В отношении борьбы со вшами, которые являются переносчиками возбудителей сыпного тифа, можно использовать различные методики в виде механического удаления головных вшей вычёсыванием, кипячением и проглаживанием горячим утюгом зараженного белья, а также химических способов обеззараживания.
Для химического обеззараживания следует использовать водную эмульсию карбофоса в 0,15% концентрации, 5% борную мазь, 10% водно-керосиновую эмульсию с выдерживанием 40 минут. Более эффективной является двукратная обработка с периодичностью в десять суток.
Самым эффективным в настоящее время способом обеззараживания предметов одежды, белья является камерная обработка. Методики специфической профилактики сыпного тифа используются только при неблагоприятной эпидемиологической обстановке в определенных регионах и подразумевает применение как убитых, так и живых вакцин.
В некоторых ситуациях взрослым при массовой завшивленности применяется пероральное применение Бутадиона в суточной дозе 0,6 г, благодаря которому в течение двух недель кровь человека сохраняет токсичность для вшей.
Профилактические мероприятия в очаге заключаются в осуществлении незамедлительной госпитализации больных сыпным тифом лиц с сопутствующей полной санитарной обработкой и дезинсекцией нательной одежды пациента. Выписка реконвалесцентов осуществляется не ранее чем через 12 суток после купирования лихорадки.
Лица, находящиеся в близком контакте с больными сыпным тифом людьми подлежат медицинскому наблюдению в течение 25 суток, в течение которых обязательным является проведение ежедневной термометрии. В некоторых ситуациях в отношении контактных по сыпному тифу лиц применяется экстренная профилактика с использованием Доксициклина в суточной дозе 0,2 г, Рифампицина в суточной дозе 0,6 г, Тетрациклина в суточной дозе 1,5 г курсом десять суток. Помещения, которые посещались больным человеком, должны быть обработаны 0,5% раствором Хлорофоса с последующим проветриванием и влажной уборкой.
Сыпной тиф – какой врач поможет? При наличии или подозрении на развитие сыпного тифа следует незамедлительно обратиться за консультацией к таким врачам как инфекционист, терапевт.
Специально для: Медицинский портал
Первоисточником, в котором впервые упоминалась «болезнь сыпной тиф», являются научные труды Джироламо Фракасторо, датируемые 1546 годом, когда данная инфекционная патология вызвала крупномасштабную эпидемию в Европе. Как отдельная нозологическая единица болезнь «сыпной тиф» была выделена лишь спустя двести лет после первых упоминаний о клинике этого эпидемически опасного инфекционного заболевания.
Эпидемии сыпного тифа во все времена становились причиной массовой летальности населения, особенно в военные периоды. Большой вклад в исследование этиологической природы развития сыпного тифа внес О.О. Мочутковский, который в 1876 г. осуществил самозаражение кровью больного, тем самым, доказав инфекционный генез сыпного тифа.
Переносчики сыпного тифа в виде вшей были идентифицированы в 1913 году и в честь известного ученого возбудитель сыпного тифа был назван Rickettsia prowazekii.
Инфекционистами принято разделять эпидемический и эндемический сыпной тиф, и в основу данной классификации положены этиопатогенетические особенности развития данной патологии. Эпидемический сыпной тиф часто называют крысиным и блошиным тифом, и главным его возбудителем являются риккетсии R.mooseri. Максимальный уровень ежегодной заболеваемости эпидемическим сыпным тифом отмечается в Америке.
Эндемический сыпной тиф чаще регистрируется в регионах с теплым климатом и развивается у человека при укусе инфицированных крысиных блох. Клиника сыпного тифа характеризуется цикличностью.
Возбудитель сыпного тифа
Сыпной тиф вызывают специфические возбудители в виде мелких грамотрицательных бактерий Rickettsia prowazeki, которые не отличается подвижностью и неспособны образовывать споры и капсулы. Особенностью риккетсий является полимофризм их морфологии. Так, сыпной тиф вызывают риккетсии в виде кокков или палочек, однако, независимо от формы и размеров, все возбудители сыпного тифа являются патогенными в отношении человека.
Для идентификации возбудителя сыпного тифа в лабораторных условиях применяется окрашивание по Романовскому-Гимзы или серебрение по Морозову. Для культивации возбудителя сыпного тифа следует применять сложные питательные среды, куриные эмбрионы, лёгкие белых мышей. Размножение риккетсий осуществляется только в толще цитоплазмы инфицированных клеток.
Сыпной тиф передается риккетсиями, которые в своем антигенном составе содержат соматический термостабильный и типоспецифический термолабильный антигены, а также гемолизин и эндотоксин. Переносчики сыпного тифа в виде инфицированных вшей, длительное время содержат и выделяют с испражнениями риккетсии, жизнедеятельность и патогенность которых может сохраняться более трех месяцев. Губительными для риккетсий состояниями является воздействие повышенных температур более 56°С, обработка зараженных поверхностей хлорамином, формалином, лизолом, кислотами, щелочами в обычных концентрациях. Источник сыпного тифа относится ко второй группе патогенности.
Источник сыпного тифа и резервуар возбудителей представлен пациентами, страдающими данной инфекционной патологией в активном периоде, продолжительность которого сохраняется до 21 суток. Сыпной тиф передается от источника к здоровому человеку в последние дни инкубационного периода, весь период клинической картины, а также семь суток после нормализации температуры тела.
Эпидемический сыпной тиф отличается трансмиссивным механизмом передачи возбудителя, в роли переносчика которого выступают инфицированные платяные и головные вши. Заражение переносчика сыпного тифа происходит при кровососании пациента, страдающего сыпном тифом, причем заразность такой вши сохраняется не менее пяти суток. В этот период в слизистой оболочке кишечника вши происходит активное размножении риккетсий и их накопление. Инфицирование здорового человека осуществляется при втирании фекалий инфицированной вши в кожу в месте укуса, а также при вдыхании фекалий, содержащих риккетсии в дыхательный тракт.
Среди людей наблюдается высокая восприимчивость к развитию данной патологии, поэтому эпидемии сыпного тифа, как правило, носят крупномасштабный характер. При наблюдении за пациентами, перенесшими в анамнезе сыпной тиф, следует учитывать, что, несмотря на напряженный постинфекционный иммунитет, у этой категории лиц возможно развитие рецидива в виде болезни Брилла-Цинссера.
Эндемический сыпной тиф, в отличие от других риккетсиозов, не сопровождается развитием истинных эндемических очагов. Благоприятными условиями для быстрого распространения сыпного тифа являются неудовлетворительные санитарно-гигиенические условия проживания людей. Если рассматривать категорию повышенного риска по развитию сыпного тифа, то в нее следует отнести лиц без определённого места жительства, работников сервисных служб, контактирующих с большим количеством людей. Инфекционисты отмечают некоторую склонность к сезонному течению сыпного тифа, так как максимальный уровень заболеваемости приходится на раннюю весну. Для сыпного тифа также характерно внутрибольничное распространение, при условии несоблюдения профилактических противопедикуллезных мероприятий в лечебных учреждениях.
Симптомы и признаки сыпного тифа
Средняя продолжительность периода инкубации при сыпном тифе составляет две недели, однако, в некоторых ситуациях может наблюдаться более короткий инкубационный период. Клиника сыпного тифа развивается стадийно, и в каждом клиническом периоде отмечается превалирование тех или иных симптомов.
Начальный клинический период сыпного тифа длится около пяти суток и заканчивается появлением экзантемы. Установить достоверный диагноз на этом этапе клинической картины сыпного тифа крайне сложно, однако, ранняя диагностика значительно улучшает прогнозы на выздоровление.
При сыпном тифе отмечается молниеносное острое начало клинических проявлений, хотя у части пациентов может наблюдаться короткий продромальный период, проявляющийся чувством разбитости, ухудшением ночного сна, психоэмоциональной нестабильностью, тяжестью в голове. В первые сутки заболевания у человека отмечается резкий подъем температуры, показатели которой превышают 40ᵒС. Лихорадка у пациента сопровождается появлением диффузной головной боли, миалгией. Продолжительность фебрильной лихорадки при сыпном тифе составляет в среднем пять суток, после чего отмечается кратковременное снижение показателей, при котором у больного отсутствуют признаки улучшения самочувствия. Лихорадка при сыпном тифе практически всегда носит волнообразный характер и никогда не сопровождается развитием озноба, что принципиально отличает ее от лихорадочных состояний при других инфекционных патологиях.
Негативное влияние сыпнотифозной интоксикации на структуры центральной нервной системы пациента заключается в появлении эйфории, чрезмерной возбудимости, различной степени нарушения сознания. При осмотре пациента, страдающего сыпным тифом в начальном периоде клинической картины, отмечается гиперемия верхней половины туловища и особенно лица, отечность мягких тканей на лице, амимичность, выраженная инъецированность склер, гиперемия конъюнктивы симметричного характера. Кожные покровы отличаются чрезмерной сухостью.
Патогномоничным клиническим признаком в начальном периоде клинической картины сыпного тифа является обнаружение точечных кровоизлияний на мягком нёбе и слизистых оболочках задней стенки глотки. В отношении влияния сыпного тифа на деятельность сердечно-сосудистой системы следует отметить, отмечается четкая тенденция к артериальной гипотензии.
Периодом разгара при сыпном тифе именуется появление специфической экзантемы, которая чаще всего развивается на пятые сутки заболевания. В период разгара у пациента может длительное время сохраняться лихорадочная реакция, а также нарастают проявления интоксикационного симптомокомплекса. Сыпь при сыпном тифе носит обильный розеолёзно-петехиальный характер, и развитие ее происходит одномоментно. Преимущественной локализацией экзантемы при сыпном тифе является боковые поверхности туловища и внутренние поверхности конечностей. Лицо, ладони и подошвы стоп при сыпном тифе не поражаются.
Патогномоничным объективным признаком сыпного тифа является обнаружение чрезмерной сухости языка и наличия тёмно-коричневого налёта на его поверхности, формирование которого обусловлено геморрагическим диапедезом. В 80% случаев сыпной тиф сопровождается развитием гепатолиенального синдрома. Постепенно у пациента появляются признаки нарастающей олигурии с развитием парадоксального мочеизнурения.
В структуре клинических симптомов, имеющих место в периоде разгара сыпного тифа, на первом месте находится, так называемая бульбарная симптоматика, отличающаяся тяжелым течением. Первичными бульбарными неврологическими нарушениями является появление тремора и девиации языка, дизартрии, амимии, сглаженность носогубных складок. Кроме того, постепенно прогрессирует нарушение глотания, нистагм, анизокория и ослабление зрачковых реакций.
Тяжёлое течение сыпного тифа проявляется развитием, так называемого, тифозного статуса и наблюдается в 10% случаев. Характерными клиническими маркерами тифозного статуса является развитие психических нарушений в виде психомоторного возбуждения, говорливости, прогрессирующей бессонницы, дезориентации больных, появлении галлюцинаций.
Началом реконвалесцентного периода считается нормализация температуры тела, исчезновения интоксикационных симптомов, купирование экзантемы, нормализация размеров печение и селезёнки. В периоде реконвалесценции после перенесенного сыпного тифа у пациента может длительное время наблюдаться астенический синдром в виде слабости и апатии, бледности кожи, функциональной лабильности сердечно-сосудистой системы, снижения памяти.
Диагностика сыпного тифа
Среди неспецифических общеклинических методов лабораторного исследования пациентов при сыпном тифе следует использовать развернутый анализ крови и мочи, анализ ликвора, биохимические исследования крови. Так, появление изменений в показателях общего анализа крови свидетельствуют о тяжелом течении сыпного тифа и проявляются в виде лейкопении с лимфоцитозом, появления гигантских гранулоцитов, клеток Тюрка, снижения абсолютного числа тромбоцитов, умеренного повышения СОЭ. Изменения эритроцитов в виде анемии с пойкилоцитозом чаще всего наблюдаются по окончанию лихорадочного периода.
Среди изменения общего анализа мочи при сыпном тифе чаще всего наблюдается повышение ее плотности, появление белка и цилиндров в большом количестве, а при высокой температуре тела – микрогематурии. В общем анализе ликвора у больного, страдающего сыпным тифом, обнаруживается лимфоцитоз.
Появление изменений в биохимическом анализе крови свидетельствует о нарастании интенсивности интоксикационного синдрома по типу метаболического ацидоза, нарастания остаточного азота и креатинина, снижения общего процентного состава белка с преимущественным увеличением глобулиновой фракции.
Специфическими лабораторными методами диагностики при сыпном тифе являются серологические тесты. С помощью реакции Вейля-Феликса можно определить наличие антител к риккетсиям Провачека в крови обследуемого человека, однако, данная методика не относится к экспресс-диагностике и не обладает высокой специфичностью в отношении других типов риккетсий, которые не имеют отношения к развитию сыпного тифа.
Уже на первой неделе заболевания можно достоверно установить диагноз «сыпной тиф» на основании результатов реакции связывания комплемента. Максимальная достоверность метода наблюдается к концу второй недели заболевания. При проведении реакции непрямой геммаглютинации возможно не только определение количества антител, но и качественная оценка наличия специфических антигенов. С помощью иммуноферментного анализа при сыпном тифе удается определить наличие специфических антител, как класса G, так и М. Повышенное количество IgM свидетельствует об остром инфекционном процессе, в то время как увеличение концентрации IgG является лабораторным маркером болезни Брилла.
Ввиду того, что риккетсии сложно культивируются на питательных средах, бактериологические методы лабораторной диагностики при сыпном тифе практически не применяются.
Помимо применения лабораторных методов верификации возбудителя сыпного тифа, лечащий врач может достоверно установить диагноз, опираясь только на анализ имеющихся у пациента клинических проявлений, проводя дифференциацию с другими заболеваниями. Так, в начальном периоде клиника сыпного тифа сходна с таковой при гриппе, болезни Эбола, пневмонии и других патологий инфекционного и неинфекционного профиля, сопровождающихся развитием лихорадки. Отличительным признаком лихорадочной реакции при сыпном тифе является склонность к развитию «розенберговских врезов» на пятые сутки заболевания.
В период появления экзантемы у пациента, сыпной тиф необходимо дифференцировать с такими патологическими состояниями как брюшной тиф, корь, сепсис, сифилис.
Лечение сыпного тифа
Все случаи сыпного тифа или даже подозрение на развитие данной патологии у пациента является основанием для госпитализации больного в учреждение инфекционного профиля. Весь период фебрильной лихорадки, а также на протяжении пяти суток после нормализации температуры тела пациент должен постоянно лежать. Пищевой режим при сыпном тифе не ограничивается.
В качестве препаратов этиотропного значения необходимо использовать антибактериальные препараты тетрациклиновой категории (Тетрациклин перорально в суточной дозе 1,2 г, Доксициклин в суточной дозе 400мг), а также Левомицетин в суточной дозе 2,5 г. Фармакологическая эффективность антибактериальной медикаментозной терапии оценивается в течение первых 48 часов заболевания. Продолжительность антибактериальной терапии напрямую зависит от длительности лихорадочного периода и должна продолжаться до полного купирования интоксикационных проявлений.
Обязательным компонентом медикаментозной терапии при сыпном тифе является активная дезинтоксикационная терапия, подразумевающая внутривенное введение кристаллоидных растворов и усиление диуреза. При присоединении признаков сердечно-сосудистой недостаточности, а также в профилактических целях целесообразно использовать внутримышечное введение Сульфокамфокаина.
В связи с высоким риском развития тромбообразования при сыпном тифе в профилактических целях больному следует применять антикоагулянты в виде Гепарина. Тяжелое течение сыпного тифа, сопровождающееся массивным интоксикационным синдромом, является основанием для назначения препаратов глюкокортикостероидного ряда с целью предотвращения развития острой надпочечниковой недостаточности.
Профилактика сыпного тифа
Прежде всего, избежать развития сыпного тифа можно соблюдением элементарных санитарно-гигиенических норм, а также выполнением противопедикуллезных мероприятий. В отношении борьбы со вшами, которые являются переносчиками возбудителей сыпного тифа, можно использовать различные методики в виде механического удаления головных вшей вычёсыванием, кипячением и проглаживанием горячим утюгом зараженного белья, а также химических способов обеззараживания.
Для химического обеззараживания следует использовать водную эмульсию карбофоса в 0,15% концентрации, 5% борную мазь, 10% водно-керосиновую эмульсию с выдерживанием 40 минут. Более эффективной является двукратная обработка с периодичностью в десять суток.
Самым эффективным в настоящее время способом обеззараживания предметов одежды, белья является камерная обработка. Методики специфической профилактики сыпного тифа используются только при неблагоприятной эпидемиологической обстановке в определенных регионах и подразумевает применение как убитых, так и живых вакцин.
В некоторых ситуациях взрослым при массовой завшивленности применяется пероральное применение Бутадиона в суточной дозе 0,6 г, благодаря которому в течение двух недель кровь человека сохраняет токсичность для вшей.
Профилактические мероприятия в очаге заключаются в осуществлении незамедлительной госпитализации больных сыпным тифом лиц с сопутствующей полной санитарной обработкой и дезинсекцией нательной одежды пациента. Выписка реконвалесцентов осуществляется не ранее чем через 12 суток после купирования лихорадки.
Лица, находящиеся в близком контакте с больными сыпным тифом людьми подлежат медицинскому наблюдению в течение 25 суток, в течение которых обязательным является проведение ежедневной термометрии. В некоторых ситуациях в отношении контактных по сыпному тифу лиц применяется экстренная профилактика с использованием Доксициклина в суточной дозе 0,2 г, Рифампицина в суточной дозе 0,6 г, Тетрациклина в суточной дозе 1,5 г курсом десять суток. Помещения, которые посещались больным человеком, должны быть обработаны 0,5% раствором Хлорофоса с последующим проветриванием и влажной уборкой.
Сыпной тиф – какой врач поможет? При наличии или подозрении на развитие сыпного тифа следует незамедлительно обратиться за консультацией к таким врачам как инфекционист, терапевт.
Внимание! Все статьи носят исключительно информационный характер. Не занимайтесь самолечением, обратитесь за подробной консультацией к специалисту. Здоровье и медицина: pomedicine.ru
- Назаваль - капли от аллергического ринита
- Препарат Тотема
- Почему сегодня так популярны услуги по доставке бутилированной воды на дом
- 34 биомедицинских клеточных продукта находятся на стадии разработки и доклинических исследований
- Симптомы и признаки вульвовагинального кандидоза