Как проводится бронхоскопия
Сегодня речь пойдет: Как проводится бронхоскопия
Для диагностики патологий органов дыхательной системы врач может назначить своему пациенту проведение бронхоскопии. Эта процедура иногда используется и для лечебных целей. Что надо знать пациенту о бронхоскопии, как она проводится, есть ли противопоказания – об этом вы узнаете из нашей статьи.
Бронхоскопией медики называют метод, который позволяет осмотреть с помощью бронхоскопа слизистые оболочки трахеобронхиального дерева (оно состоит из трахеи и многочисленных бронхов). Название термин получил от соединения двух греческих слов, переводящихся как «дыхательное горло» и «рассматриваю». Прибор бронхоскоп вводится в дыхательные пути через гортань. Современные бронхоскопы представляют собой трубку (её диаметр от 3 до 6 мм, а длина около 60 см), снабжённую видеокамерой и осветительным устройством. Точность такого исследования сейчас составляет 97%. Чтобы использовать прибор в лечебных целях, его дополнительно оснащают набором хирургического инструментария (механического и электрического), щипцами для биопсии, лазерным оборудованием.
История рассказывает, что первое бронхоскопическое обследование бронхов было проведено ещё в 1897 году. Тогда эта манипуляция была травматичная и очень болезненная, поэтому с целью обезболивания применялся кокаин. Первый безопасный жёсткий (его называют ригидным) аппарат был создан в 1956 году. А вот первый гибкий фибробронхоскоп изобрели в 1968 году. Через 10 лет благодаря развитию электронных технологий у специалистов появилась возможность в десятки раз увеличивать изображение и детально видеть изменения в лёгких. Сейчас есть возможность сохранять выведенную на монитор увеличенную запись. С помощью принтера изображение на мониторе можно распечатать. Помимо диагностики, бронхоскоп позволяет осуществлять лечебные процедуры:
Врач даёт назначение на данное обследование при:
Нельзя проводить бронхоскопию:
Проведение обследования бронхов откладывается при:
приступе бронхиальной астмы;
острых инфекционных заболеваниях;
когда показатель диастолического давления (нижнего) более 100;
во второй половине беременности;
во время менструации.
Перед бронхоскопией пациент проходит:
Во время предварительной беседы пациент должен сообщить врачу о хронических заболеваниях (таких как сахарный диабет, сердечная недостаточность), предупредить об аллергии на некоторые лекарственные препараты. Надо также рассказать, какие лекарства вы принимаете (антикоагулянты, гормоны, антидепрессанты). Доктор предупредит, какие лекарства можно применять, а приём каких стоит отложить. Возможно, для снятия тревожности, доктор пропишет вечером перед днём процедуры приём Элениума, Седуксена или снотворного средства. Последний приём пищи разрешается сделать накануне дня, на который назначена бронхоскопия, до 21 часа. Процедура проводится натощак, до неё надо воздержаться от употребления воды. В день исследования запрещается курение. Перед процедурой надо посетить туалет, чтобы опорожнить мочевой пузырь. С собой на процедуру надо взять полотенце, иногда случается кратковременное кровохарканье. Страдающим бронхиальной астмой при себе надо иметь ингалятор. Чтобы уменьшить беспокойство у пациента, непосредственно перед процедурой ему могут ввести какое-то успокаивающее средство.
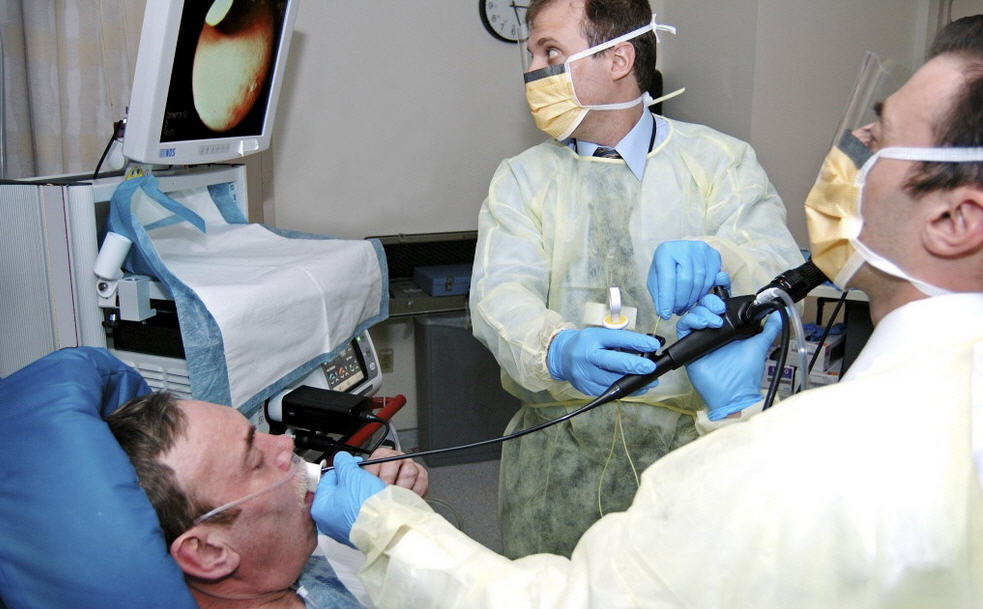
Данное исследование проводят в специальном эндоскопическом кабинете, оснащённом всем необходимым. Там созданы и соблюдаются такие же условия относительно стерильности, что и в операционном блоке. Руководит обследованием эндоскопист, прошедший необходимую подготовку по исследованию бронхов. Врач скажет пациенту, какую ему занять позу – лёжа на спине или сидя. Нельзя при этом вытягивать голову вперёд и выгибать свою грудную клетку, тогда аппарат не будет травмировать слизистую бронхиального дерева. Предварительно пациенту вводят Эуфиллин, Атропина сульфат, аэрозоль Сальбутамол. Всё это необходимо, чтобы расширить бронхи, чтобы бронхоскоп беспрепятственно продвигался по дыхательным путям. Если планируется использование гибкого бронхоскопа, то анестезия будет местной (обычно 2-5% Лидокаин). Нёбо немеет, чувствуется небольшая заложенность носа, как бы комок в горле, есть трудности при глотании. При использовании жёсткого бронхоскопа требуется общая анестезия. К ней прибегают при обследовании у детей или лиц с нестабильной психикой (для них характерны – непреодолимый страх, тревожность). С помощью лекарств пациента вводят в состояние сна, он ничего не чувствует. Чтобы не сработал рвотный рефлекс, дышать при вводе бронхоскопа рекомендуется часто и поверхностно. Введение прибора осуществляется через ноздрю или рот. При глубоком вдохе трубку ведут через голосовую щель, потом вращательными движениями производят заглубление трубки в бронхи. Пациенту не стоит бояться, что это помешает его дыханию, ведь трубки намного тоньше, чем просвет бронхов. Боли не будет, возможно только ощущение давления в различных областях дыхательной системы. Сначала осматривается гортань, голосовая щель, потом переходят на изучение трахеи и бронхов. Изучить тонкие бронхиолы и альвеолярный аппарат лёгких невозможно, так как это не позволяет сделать их маленький диаметр. При необходимости эндоскопист при данном обследовании промывает бронхи лекарственным составом, удаляет их содержимое, берёт для дальнейшего исследования смывы, отщипывает кусочки тканей для исследования в лаборатории. Сделав всё, что запланировано, специалист извлекает бронхоскоп.
После такой процедуры на протяжении 30-60 минут у пациента ещё остаётся ощущение онемения. На протяжении двух последующих часов не рекомендуется употреблять пищу, курить. Чтобы избежать осложнений, пациенту некоторое время надо побыть в стационаре, где за его состоянием будет наблюдать медицинский персонал. Если пациенту вводились седативные средства, то ему нельзя управлять автомобилем на протяжении восьми часов.
Осложнения после бронхоскопии в настоящее время бывают редко. И всё же ПоМедицине предупреждает, что надо своевременно обратиться за медицинской помощью, если после процедуры обнаружатся следующие признаки неблагополучия:
боль в груди;
длительное кровохарканье;
странные, необычные хрипы;
повышение температуры, озноб;
тошнота, рвота.
В настоящее время у медиков появилась возможность проводить виртуальную бронхоскопию – рентгенологический метод, можно сказать, что это компьютерная томография бронхиального дерева, результат которой преобразуется определённым образом. Всё осуществляется с помощью томографических срезов и специальной компьютерной программы, в результате чего реконструируется трёхмерная картинка бронхиального дерева. Проникновение в орган при этом не требуется. У такой бронхоскопии много преимуществ. Но она показана только в диагностических целях, так как никаких хирургических манипуляций при её осуществлении выполнить невозможно.
Специально для: Медицинский портал
Общие сведения о бронхоскопии
Бронхоскопией медики называют метод, который позволяет осмотреть с помощью бронхоскопа слизистые оболочки трахеобронхиального дерева (оно состоит из трахеи и многочисленных бронхов). Название термин получил от соединения двух греческих слов, переводящихся как «дыхательное горло» и «рассматриваю». Прибор бронхоскоп вводится в дыхательные пути через гортань. Современные бронхоскопы представляют собой трубку (её диаметр от 3 до 6 мм, а длина около 60 см), снабжённую видеокамерой и осветительным устройством. Точность такого исследования сейчас составляет 97%. Чтобы использовать прибор в лечебных целях, его дополнительно оснащают набором хирургического инструментария (механического и электрического), щипцами для биопсии, лазерным оборудованием.
История рассказывает, что первое бронхоскопическое обследование бронхов было проведено ещё в 1897 году. Тогда эта манипуляция была травматичная и очень болезненная, поэтому с целью обезболивания применялся кокаин. Первый безопасный жёсткий (его называют ригидным) аппарат был создан в 1956 году. А вот первый гибкий фибробронхоскоп изобрели в 1968 году. Через 10 лет благодаря развитию электронных технологий у специалистов появилась возможность в десятки раз увеличивать изображение и детально видеть изменения в лёгких. Сейчас есть возможность сохранять выведенную на монитор увеличенную запись. С помощью принтера изображение на мониторе можно распечатать. Помимо диагностики, бронхоскоп позволяет осуществлять лечебные процедуры:
- Очищать бронхи от слизи и гноя.
- Промывать бронхиальное дерево, вводить туда растворы антибиотиков, муколитиков, нитрофуранов и глюкокортикостероидов.
- Удалять попавшие в бронхи инородные тела (чаще всего такое случается у детей).
- Расширять просвет бронхов и трахеи.
- Бороться с кровотечениями.
- Искать очаги поражения дыхательной системы.
- Брать образцы тканей для биопсии.
- Получать мокроту или смывы с бронхов, чтобы определить возбудителя туберкулёза.
- Удалять небольшие по размеру опухоли, рубцы, сгустки мокроты.
Показания к бронхоскопии
Врач даёт назначение на данное обследование при:
- признаках диссеминированных патологических процессов по результатам рентгена (это полости, кисты, мелкие очаги).
- подозрении на наличие опухоли, метастазов в трахее или бронхах;
- кровохарканьи;
- длительной одышке (если исключены сердечная недостаточность, бронхиальная астма);
- хроническом воспалительном процессе в бронхах, когда его причина не выяснена;
- мучительном продолжительном кашле;
- рецидивах (повторениях) пневмонии;
- множественных абсцессах, кистах в лёгких;
- аномалиях в строении бронхов, их расширении;
- выяснении причин развития бронхиальной астмы;
- подозрении на присутствие в дыхательных путях инородных тел.
Противопоказания
Нельзя проводить бронхоскопию:
- при дыхательной недостаточности третьей степени, которая сопровождается сужением бронхов;
- в остром периоде течения бронхиальной астмы;
- при стенозе (сужении) гортани и трахеи второй и третьей степени;
- при нарушениях механизма свёртывания крови;
- при инфаркте миокарда, инсульте, которые перенесены пациентом менее 6 месяцев назад;
- при аневризме аорты;
- при непереносимости препаратов, которые будут применяться при анестезии;
- при психических заболеваниях (эпилепсии, шизофрении)
Проведение обследования бронхов откладывается при:
приступе бронхиальной астмы;
острых инфекционных заболеваниях;
когда показатель диастолического давления (нижнего) более 100;
во второй половине беременности;
во время менструации.
Как проводится бронхоскопия
Перед бронхоскопией пациент проходит:
- рентген лёгких - сделанный снимок поможет врачу понять, какие области бронхиального дерева в лёгких надо тщательнее изучить во время бронхоскопии;
- электрокардиография (ЭКГ) – чтобы выявить, есть ли риск осложнений со стороны сердечной мышцы;
- общий анализ крови;
- исследование крови на свёртываемость (коагулограмма);
- определение уровня газов, что растворены в крови (это углекислый газ, кислород, азот);
- определение уровня мочевины в крови.
Во время предварительной беседы пациент должен сообщить врачу о хронических заболеваниях (таких как сахарный диабет, сердечная недостаточность), предупредить об аллергии на некоторые лекарственные препараты. Надо также рассказать, какие лекарства вы принимаете (антикоагулянты, гормоны, антидепрессанты). Доктор предупредит, какие лекарства можно применять, а приём каких стоит отложить. Возможно, для снятия тревожности, доктор пропишет вечером перед днём процедуры приём Элениума, Седуксена или снотворного средства. Последний приём пищи разрешается сделать накануне дня, на который назначена бронхоскопия, до 21 часа. Процедура проводится натощак, до неё надо воздержаться от употребления воды. В день исследования запрещается курение. Перед процедурой надо посетить туалет, чтобы опорожнить мочевой пузырь. С собой на процедуру надо взять полотенце, иногда случается кратковременное кровохарканье. Страдающим бронхиальной астмой при себе надо иметь ингалятор. Чтобы уменьшить беспокойство у пациента, непосредственно перед процедурой ему могут ввести какое-то успокаивающее средство.
Данное исследование проводят в специальном эндоскопическом кабинете, оснащённом всем необходимым. Там созданы и соблюдаются такие же условия относительно стерильности, что и в операционном блоке. Руководит обследованием эндоскопист, прошедший необходимую подготовку по исследованию бронхов. Врач скажет пациенту, какую ему занять позу – лёжа на спине или сидя. Нельзя при этом вытягивать голову вперёд и выгибать свою грудную клетку, тогда аппарат не будет травмировать слизистую бронхиального дерева. Предварительно пациенту вводят Эуфиллин, Атропина сульфат, аэрозоль Сальбутамол. Всё это необходимо, чтобы расширить бронхи, чтобы бронхоскоп беспрепятственно продвигался по дыхательным путям. Если планируется использование гибкого бронхоскопа, то анестезия будет местной (обычно 2-5% Лидокаин). Нёбо немеет, чувствуется небольшая заложенность носа, как бы комок в горле, есть трудности при глотании. При использовании жёсткого бронхоскопа требуется общая анестезия. К ней прибегают при обследовании у детей или лиц с нестабильной психикой (для них характерны – непреодолимый страх, тревожность). С помощью лекарств пациента вводят в состояние сна, он ничего не чувствует. Чтобы не сработал рвотный рефлекс, дышать при вводе бронхоскопа рекомендуется часто и поверхностно. Введение прибора осуществляется через ноздрю или рот. При глубоком вдохе трубку ведут через голосовую щель, потом вращательными движениями производят заглубление трубки в бронхи. Пациенту не стоит бояться, что это помешает его дыханию, ведь трубки намного тоньше, чем просвет бронхов. Боли не будет, возможно только ощущение давления в различных областях дыхательной системы. Сначала осматривается гортань, голосовая щель, потом переходят на изучение трахеи и бронхов. Изучить тонкие бронхиолы и альвеолярный аппарат лёгких невозможно, так как это не позволяет сделать их маленький диаметр. При необходимости эндоскопист при данном обследовании промывает бронхи лекарственным составом, удаляет их содержимое, берёт для дальнейшего исследования смывы, отщипывает кусочки тканей для исследования в лаборатории. Сделав всё, что запланировано, специалист извлекает бронхоскоп.
После такой процедуры на протяжении 30-60 минут у пациента ещё остаётся ощущение онемения. На протяжении двух последующих часов не рекомендуется употреблять пищу, курить. Чтобы избежать осложнений, пациенту некоторое время надо побыть в стационаре, где за его состоянием будет наблюдать медицинский персонал. Если пациенту вводились седативные средства, то ему нельзя управлять автомобилем на протяжении восьми часов.
Осложнения после бронхоскопии в настоящее время бывают редко. И всё же ПоМедицине предупреждает, что надо своевременно обратиться за медицинской помощью, если после процедуры обнаружатся следующие признаки неблагополучия:
боль в груди;
длительное кровохарканье;
странные, необычные хрипы;
повышение температуры, озноб;
тошнота, рвота.
В настоящее время у медиков появилась возможность проводить виртуальную бронхоскопию – рентгенологический метод, можно сказать, что это компьютерная томография бронхиального дерева, результат которой преобразуется определённым образом. Всё осуществляется с помощью томографических срезов и специальной компьютерной программы, в результате чего реконструируется трёхмерная картинка бронхиального дерева. Проникновение в орган при этом не требуется. У такой бронхоскопии много преимуществ. Но она показана только в диагностических целях, так как никаких хирургических манипуляций при её осуществлении выполнить невозможно.
Внимание! Все статьи носят исключительно информационный характер. Не занимайтесь самолечением, обратитесь за подробной консультацией к специалисту. Здоровье и медицина: pomedicine.ru
- Частая ангина у ребенка, причины
- Причины возникновения висячих родинок
- Как вылечить пролежни. Реальная история инвалида колясочника
- Герпес - спящий неприятель
- Лечение молочницы после лечения антибиотиками