Остеомиелиты челюсти
Сегодня речь пойдет: Остеомиелиты челюсти
Этиология
Остеомиелиты челюсти относятся к числу сравнительно часто встречающихся воспалительных заболеваний скелета человека. Наличие зубной системы придает особенности развитию и течению остеомиелитов челюсти и требует учета этих заболеваний в процессе терапевтического вмешательства.
Возбудителями воспалительного процесса в челюсти являются по преимуществу стафилококки и стрептококки. Реже встречаются пневмококк, пневмобациллы, кишечная и тифозная палочка. В зависимости от пути проникновения инфекции различают следующие виды остеомиелитов: 1) гематогенный остеомиелит, 2) контактный остеомиелит, 3) одонтогенный остеомиелит.
Гематогенный остеомиелит
Он появляется в порядке распространения инфекции из других очагов при различных общих инфекциях, из специфических инфекции, в случае наличия инфекционного очага в каком-либо участке тела, после травмы. Передача инфекции происходит через кровеносную систему. В начале возникновения остеомиелитический очаг, располагающийся большей частью в теле челюсти, не связан с зубной системой. Лишь в дальнейшем поражение захватывает и зубную систему. У детей сравнительно быстро могут быть инфицированы содержащиеся в кости зачатки зубов.
Контактный остеомиелит
Он появляется в результате прямого распространения инфекции из очага, располагающегося в мягких тканях, окружающих челюсть, и находящегося в непосредственном контакте с костью. Наиболее часто встречающимся примером такого остеомиелита челюсти является подбородочный фурункул. Благодаря особенно тесной связи между подкожной клетчаткой, надкостницей и компактной пластинкой кости в подбородочной области, возникающие здесь фурункулы распространяются с кожи по системе шарпеевых волокон и затем гаверсовых и фолькмановских каналов в костный мозг. При переломах челюсти также создается возможность контактного остеомиелита. Оперативные вмешательства или гнойные процессы в придаточных полостях носа иногда влекут за собой появление остеомиелитов челюсти.
Одонтогенные остеомиелиты
При одонтогенном остеомиелите проникновение инфекции в челюсть так или иначе связано с зубом. Инфекция может идти как интрадеитальным (через канал зуба), так и экстрадентальным (по корню) путем. Этиологически одонтогенный остеомиелит должен рассматриваться как осложненный периодонтит или парадентит. Инфекция из воспаленного периодонта метастазирует в костный мозг челюсти по лимфатическим путям или по каналам гаверсовой системы.
В патологоанатомической картине одонтогенных остеомиелитов челюстей нет ничего специфического.
В начале заболевания костный мозг гиперемирован. Начавшись в фокусе заболевания, гиперемия затем распространяется на кость. Клеточные элементы костного мозга сначала увеличиваются. Химический состав костного мозга изменяется, жир исчезает. Наряду с воспалительной пролиферацией клеточных элементов, постепенно происходит их гибель параллельно нагноению и поражению сосудистых стенок. В гиперемированном костном мозгу появляются пятна желтоватого и серого цвета различной величины. Это – гнойные очажки. Далее костное вещество начинает рассасываться. Гнойные очажки сливаются, образуя более крупные очаги. Гной переходите гаверсовы каналы, пробивается затем под надкостницу и далее в мягкие ткани.
Паталогическая анатомия и формы остеомиелитов
Анатомически остеомиелиты делятся на две формы: ограниченный и разлитой остеомиелит. Обе формы достаточно рельефно проявляются в клинической картине.
При ограниченном остеомиелите, наряду с серозной экссудацией и гноем, в костном мозгу развиваются грануляции, окружающие гнойный фокус, которые ограничивают, таким образом, очаг поражения. Таким путем создается барьер, отделяющий воспалительный очаг от здоровой кости.
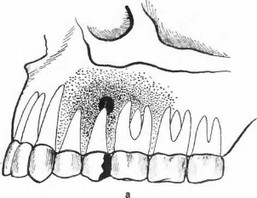 Следует подчеркнуть, что эти образования лишь весьма условно могут быть названы барьером, так как они крайне нестойки. Вирулентность инфекции, ослабление сопротивляемости организма и его тканей и, наконец, травма – все это может преодолеть, нарушить этот шаткий барьер и мобилизовать инфекцию. Тогда возникает диффузный остеомиелит, а иногда остеомиелит может принять септический характер. Таким образом, ограниченность остеомиелитического очага определяется соотношениями между изменениями местного и общего характера.
Следует подчеркнуть, что эти образования лишь весьма условно могут быть названы барьером, так как они крайне нестойки. Вирулентность инфекции, ослабление сопротивляемости организма и его тканей и, наконец, травма – все это может преодолеть, нарушить этот шаткий барьер и мобилизовать инфекцию. Тогда возникает диффузный остеомиелит, а иногда остеомиелит может принять септический характер. Таким образом, ограниченность остеомиелитического очага определяется соотношениями между изменениями местного и общего характера.Иногда при малоактивном ограниченном остеомиелите грануляции превращаются в плотную ткань, кость склерозируется, и таким образом абсцесс замыкается. Вообще ограниченный остеомиелит не обладает столь бурным течением, как диффузный, и может остановиться в своем развитии и перейти в абортивную форму. При такого рода остеомиелитах реже образуется костная клоака, ихорозное гнездо, содержащее тканевый распад.
При диффузном остеомиелите отграничивающий грануляционный вал или отсутствует, или же плохо выражен. Реактивные процессы по соседству с костными очагами отсутствуют. Нет и общих условий для ограничения процесса. Вследствие повышенного давления внутри кости и наклонности инфекции к распространению процесс активно развивается в костной ткани. Кость размягчается, разрыхляется, рассасывается, гаверсовы каналы расширяются. Надкостница гиперемируется, отслаивается от кости, образуется поднадкостничный, субпериостальный гнойник, содержащий гной и жир. Вместе с поражением надкостницы развиваются последовательные сопутствующие явления в мягких частях: сначала воспалительная инфильтрация, а потом флегмона межмышечная, межфасциальная и затем подкожной клетчатки.
Различают два периода в развитии остеомиелита: серозный и гнойный. В первом периоде остеомиелитический процесс в первые несколько дней может приостановиться и разрешиться в выздоровление без исхода в некроз.
В дальнейшем развитии остеомиелит дает очень часто некроз участков челюсти. Почти всегда некроз наступает вследствие прекращения притока крови. Реже наблюдается самостоятельное или непосредственное омертвение костного вещества. Так как часто заболевают сосуды, питающие кость, то нарушается питание определенных участков костного вещества, которые и омертвевают.
В зависимости от места и протяжения некроза различаются и виды секвестров: поверхностные секвестры, когда поражается наружная или внутренняя пластинка компактного вещества; центральные секвестры, когда некротизируется участок кости, лежащий внутри челюсти; частичные секвестры, когда поражается лишь часть челюсти; тотальные секвестры, когда некротизируется и отделяется вся толща челюсти.
Анатомические изменения при некрозе и секвестрации таковы. Омертвевающая часть кости постепенно отделяется от окружающей ткани при помощи так называемого демаркационного воспаления. На границе демаркационной линии кость исчезает, происходит лакунарное рассасывание. Картина отделения мертвой кости паталогоанатомически определяется как разрежающий гранулирующий остит. Наряду с процессом демаркации, отграничения, идет медленная регенерация кости.
Таким образом, по характеру различают следующие виды остеомиелитов: 1) острые и хронические, 2) ограниченные и разлитые, 3) серозные и гнойные.
Кроме того, в зависимости от локализации различаются остеомиелиты альвеолярного отростка, тела челюсти, ветвей челюсти.
Внимание! Все статьи носят исключительно информационный характер. Не занимайтесь самолечением, обратитесь за подробной консультацией к специалисту. Здоровье и медицина: pomedicine.ru
- Заболевания периодонта
- Бациллярная дизентерия
- Средние отиты при скарлатине
- Несколько способов мягкой очистки кишечника
- УЗИ молочной железы или маммография? Какой вариант обследования молочной железы выбрать?