Сахарный диабет у детей: симптомы и лечение

Сегодня речь пойдет: Сахарный диабет у детей: симптомы и лечение
Сахарный диабет (diabetes mellitus) характеризуется постоянным выделением с мочой сахара при общем расстройстве питания и неутомимой жаждой. Этиология и патогенез. Факторами, вызывающими появление сахарного диабета у детей, могут быть перенесенные инфекционные заболевания (грипп, корь, дифтерия и др.), механическая травма поджелудочной железы, злокачественные новообразования в ней, в некоторых случаях — психическая травма.
Не исключена возможность, что у детей, унаследовавших неполноценность поджелудочной железы, неправильное питание (особенно избыточное введение углеводов), инфекционные заболевания и травма могут сыграть роль провоцирующего момента в возникновении сахарного диабета. Заболевание обусловлено понижением функции островковой ткани поджелудочной железы, т. е. недостаточным выделением ею гормона инсулина с последующим тяжелым нарушением углеводного обмена.
Нарушение жирового обмена при сахарном диабете влечет за собой неполный распад жиров и появление в крови и моче кетоновых тел (ацетон, ацетоуксусная кислота, бета-оксимасляная кислота). Избыточное содержание этих продуктов распада жиров может повести к самому грозному состоянию — диабетической коме.
При несвоевременно оказанной помощи при такой коме может быстро наступить летальный исход. Заболевание сахарным диабетом у детей протекает тяжелее, чем у взрослых; легкие формы этого заболевания, иногда наблюдающиеся у взрослых и часто не требующие даже специфического лечения инсулином, у детей почти никогда не встречаются. Вначале как бы легкая форма диабета у детей быстро становится тяжелым заболеванием.
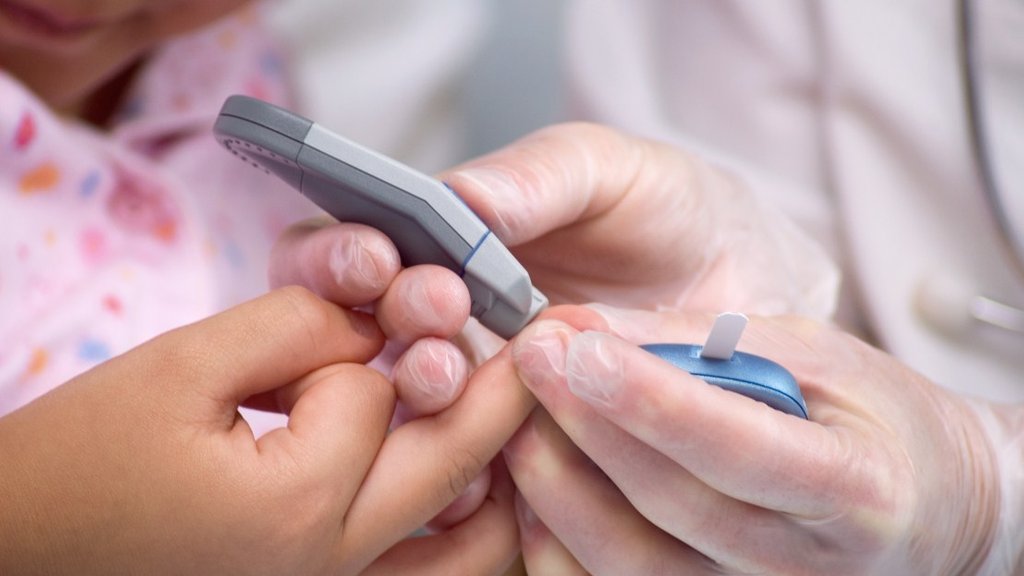
Однако никогда не надо назначать такую дозу инсулина, при которой достигается полное исчезновение сахара в моче, собранной за сутки. В результате лечения инсулином при соответствующей диете у больного повышается способность к быстрому усвоению углеводов.
Назначенное в начале лечения количество инсулина в дальнейшем может оказаться слишком большим и у ребенка может развиться гипогликемия. Поэтому вычислять дозу инсулина надо не по отношению ко всему количеству сахара, выделенного за сутки с мочой, а предварительно вычтя из него количество сахара, которое составит 5% всей сахарной ценности пищи, получаемой больным за сутки, после чего полученную цифру сахара мочи следует разделить на 5. Доза инсулина, назначаемая больному на одну инъекцию, обычно не должна превышать 30 единиц.
Если суточная доза инсулина окажется по вычислению больше, то надо делать инъекции 2—3 раза (перед завтраком, обедом и ужином). Наибольшие дозы инсулина назначают перед приемом более обильной пищи, например перед обедом, когда больной получает большое количество углеводов. Вечернюю дозу инсулина вводят не позднее чем за 3—6 часов до сна (чтобы избежать значительного снижения сахара в крови ночью). Инъекции инсулина делают под кожу непосредственно перед приемом или за 15—30 минут до приема пищи.
Как было уже сказано, при тяжелом нарушении углеводного обмена в крови больного с сахарным диабетом наблюдается появление кетоновых тел и при значительном обеднении организма инсулином может наступить диабетическая кома (coma diabeticum). Это состояние характеризуется рядом симптомов: наличие ацетона в моче, частое шумное дыхание с появлением запаха ацетона в выдыхаемом воздухе, общая мышечная слабость, головная боль, тошнота и рвота, затемнение и потеря сознания. При появлении симптомов диабетической комы больным вводят в течение суток большие дозы инсулина (100—200 единиц дробными инъекциями по 30—40 единиц). Иногда применяют и внутривенное введение инсулина. Одновременно необходимо вводить большие количества глюкозы (подкожно 100—200 мл 5% раствора и внутривенно 10—20 мл 40% раствора).
 В пище больного следует максимально ограничить жиры за счет увеличения количества углеводов. Необходимо следить за состоянием сердечной деятельности и при показаниях назначать сердечные средства (инъекции камфары, кофеина) и вдыхание кислорода. При появлении симптомов гипогликемии, что бывает при резком падении сахара в крови, нужно прекратить введение инсулина и увеличить введение глюкозы. Гипогликемия может наступить не только в результате избыточного введения инсулина при диабетической коме, но и при обычном лечении инсулином, когда допускается его передозировка, а также при недостаточном введении углеводов с пищей.
В пище больного следует максимально ограничить жиры за счет увеличения количества углеводов. Необходимо следить за состоянием сердечной деятельности и при показаниях назначать сердечные средства (инъекции камфары, кофеина) и вдыхание кислорода. При появлении симптомов гипогликемии, что бывает при резком падении сахара в крови, нужно прекратить введение инсулина и увеличить введение глюкозы. Гипогликемия может наступить не только в результате избыточного введения инсулина при диабетической коме, но и при обычном лечении инсулином, когда допускается его передозировка, а также при недостаточном введении углеводов с пищей.
Характерными признаками гипогликемии являются: чувство голода, общая слабость, иногда ощущение жара в теле, повышенная потливость, брадикардия, дрожание рук и всего тела, общее беспокойство.
Если при появлении симптомов гипогликемии не будут приняты меры к их устранению, в дальнейшем разовьются судороги, наступит спутанность и помрачение сознания ив тяжелых случаях может последовать смерть.
При начальных симптомах гипогликемии больному иногда бывает достаточно съесть один или несколько кусочков сахара, ложку варенья или выпить стакан сладкого чая с кусочком хлеба; в тяжелых случаях необходимо ввести внутривенно глюкозу (5—20 мл 40% раствора), адреналин (0,5—1 мл раствора 1 : 1000 ) и сердечные средства.
Больной ребенок по выписке из больницы должен находиться под постоянным наблюдением участкового врача, под руководством которого и проводится дальнейшее лечение инсулином. При обострении заболевания ребенок должен быть госпитализирован. Необходимо отметить, что у таких больных нередко наступает обострение имевшегося ранее туберкулеза.
Специально для: Медицинский портал
Не исключена возможность, что у детей, унаследовавших неполноценность поджелудочной железы, неправильное питание (особенно избыточное введение углеводов), инфекционные заболевания и травма могут сыграть роль провоцирующего момента в возникновении сахарного диабета. Заболевание обусловлено понижением функции островковой ткани поджелудочной железы, т. е. недостаточным выделением ею гормона инсулина с последующим тяжелым нарушением углеводного обмена.
Клиника
Болезнь развивается иногда бурно, и в самом начале ее основными признаками являются: повышенная жажда, учащенное мочеиспускание, увеличение содержания сахара в крови, а затем и появление его в моче. При сахарном диабете нарушается не только углеводный, но и белковый, и жировой обмен. Усиленный распад белков, большое выведение сахара с мочой, потеря жидкости ведут, если ребенок остается некоторое время без лечения, к резкому расстройству питания (похудание) и возникновению осложнений (жировая инфильтрация печени, фурункулез, полиневриты, заболевания почек).Нарушение жирового обмена при сахарном диабете влечет за собой неполный распад жиров и появление в крови и моче кетоновых тел (ацетон, ацетоуксусная кислота, бета-оксимасляная кислота). Избыточное содержание этих продуктов распада жиров может повести к самому грозному состоянию — диабетической коме.
При несвоевременно оказанной помощи при такой коме может быстро наступить летальный исход. Заболевание сахарным диабетом у детей протекает тяжелее, чем у взрослых; легкие формы этого заболевания, иногда наблюдающиеся у взрослых и часто не требующие даже специфического лечения инсулином, у детей почти никогда не встречаются. Вначале как бы легкая форма диабета у детей быстро становится тяжелым заболеванием.

Прогноз
При сахарном диабете у детей в период, когда не применялся еще для лечения инсулин, прогноз всегда был неблагоприятный. С введением в практику лечения инсулином прогноз значительно улучшился. Имеются наблюдения, когда дети, страдающие сахарным диабетом, при правильном лечении в течение многих лет нормально развиваются и успешно занимаются в школе.Лечение
При сахарном диабете применяют инсулин и диетотерапию. Диета больного, при обеспечении ему достаточного лечения инсулином, в отношении основных ингредиентов пищи должна приближаться к возрастным физиологическим нормам. Дети в возрасте до 15 лет должны получать углеводов 9—8 г, белков 2—1,5 г, жиров 2,5 г на 1 кг веса; при этом в небольшом количестве разрешается введение с пищей легко всасывающихся углеводов (сахар, конфеты, фрукты). В зависимости от тяжести заболевания и индивидуальных особенностей ребенка допускаются некоторые уклонения от указанной выше нормы. При расчете суточной дозы инсулина нужно исходить из того положения, что 1 единица его уменьшает выделение сахара с мочой в среднем на 5 г.Однако никогда не надо назначать такую дозу инсулина, при которой достигается полное исчезновение сахара в моче, собранной за сутки. В результате лечения инсулином при соответствующей диете у больного повышается способность к быстрому усвоению углеводов.
Назначенное в начале лечения количество инсулина в дальнейшем может оказаться слишком большим и у ребенка может развиться гипогликемия. Поэтому вычислять дозу инсулина надо не по отношению ко всему количеству сахара, выделенного за сутки с мочой, а предварительно вычтя из него количество сахара, которое составит 5% всей сахарной ценности пищи, получаемой больным за сутки, после чего полученную цифру сахара мочи следует разделить на 5. Доза инсулина, назначаемая больному на одну инъекцию, обычно не должна превышать 30 единиц.
Если суточная доза инсулина окажется по вычислению больше, то надо делать инъекции 2—3 раза (перед завтраком, обедом и ужином). Наибольшие дозы инсулина назначают перед приемом более обильной пищи, например перед обедом, когда больной получает большое количество углеводов. Вечернюю дозу инсулина вводят не позднее чем за 3—6 часов до сна (чтобы избежать значительного снижения сахара в крови ночью). Инъекции инсулина делают под кожу непосредственно перед приемом или за 15—30 минут до приема пищи.
Как было уже сказано, при тяжелом нарушении углеводного обмена в крови больного с сахарным диабетом наблюдается появление кетоновых тел и при значительном обеднении организма инсулином может наступить диабетическая кома (coma diabeticum). Это состояние характеризуется рядом симптомов: наличие ацетона в моче, частое шумное дыхание с появлением запаха ацетона в выдыхаемом воздухе, общая мышечная слабость, головная боль, тошнота и рвота, затемнение и потеря сознания. При появлении симптомов диабетической комы больным вводят в течение суток большие дозы инсулина (100—200 единиц дробными инъекциями по 30—40 единиц). Иногда применяют и внутривенное введение инсулина. Одновременно необходимо вводить большие количества глюкозы (подкожно 100—200 мл 5% раствора и внутривенно 10—20 мл 40% раствора).
Питание
 В пище больного следует максимально ограничить жиры за счет увеличения количества углеводов. Необходимо следить за состоянием сердечной деятельности и при показаниях назначать сердечные средства (инъекции камфары, кофеина) и вдыхание кислорода. При появлении симптомов гипогликемии, что бывает при резком падении сахара в крови, нужно прекратить введение инсулина и увеличить введение глюкозы. Гипогликемия может наступить не только в результате избыточного введения инсулина при диабетической коме, но и при обычном лечении инсулином, когда допускается его передозировка, а также при недостаточном введении углеводов с пищей.
В пище больного следует максимально ограничить жиры за счет увеличения количества углеводов. Необходимо следить за состоянием сердечной деятельности и при показаниях назначать сердечные средства (инъекции камфары, кофеина) и вдыхание кислорода. При появлении симптомов гипогликемии, что бывает при резком падении сахара в крови, нужно прекратить введение инсулина и увеличить введение глюкозы. Гипогликемия может наступить не только в результате избыточного введения инсулина при диабетической коме, но и при обычном лечении инсулином, когда допускается его передозировка, а также при недостаточном введении углеводов с пищей.Характерными признаками гипогликемии являются: чувство голода, общая слабость, иногда ощущение жара в теле, повышенная потливость, брадикардия, дрожание рук и всего тела, общее беспокойство.
Если при появлении симптомов гипогликемии не будут приняты меры к их устранению, в дальнейшем разовьются судороги, наступит спутанность и помрачение сознания ив тяжелых случаях может последовать смерть.
При начальных симптомах гипогликемии больному иногда бывает достаточно съесть один или несколько кусочков сахара, ложку варенья или выпить стакан сладкого чая с кусочком хлеба; в тяжелых случаях необходимо ввести внутривенно глюкозу (5—20 мл 40% раствора), адреналин (0,5—1 мл раствора 1 : 1000 ) и сердечные средства.
Больной ребенок по выписке из больницы должен находиться под постоянным наблюдением участкового врача, под руководством которого и проводится дальнейшее лечение инсулином. При обострении заболевания ребенок должен быть госпитализирован. Необходимо отметить, что у таких больных нередко наступает обострение имевшегося ранее туберкулеза.
Внимание! Все статьи носят исключительно информационный характер. Не занимайтесь самолечением, обратитесь за подробной консультацией к специалисту. Здоровье и медицина: pomedicine.ru
- Какие виды коллагена применяются в косметологии
- Болезни пупка у новорожденных
- Признаки злоупотребления сладким
- Как лечат воспаление тройничного нерва (тригеминальную невралгию)
- Быстрое избавление от комариного зуда